苏丽医生的科普号
- 医学科普 顺产还是剖腹产
http://mp.weixin.qq.com/s/Zx8OKJdhMkLwNuO_e3uddg
苏丽 主任医师 大庆龙南医院 妇产科3371人已读 - 医学科普 打个喷嚏就漏尿是种可治疗的病(尿失禁)
原创 2016-10-30 沃医集团 龚晓明医生 这篇科普文章是写给你们的妈妈们看的,作为儿女的我们,会上网,会知道这个疾病,但是往往我们的母亲们却是往往把这个疾病当做正常,难以启齿,但是它却是影响着母亲们的生活质量。 尿失禁,一般都是发生在母亲生孩子了以后。一般情况都是在咳嗽、大笑,或者剧烈活动的时候出现漏尿的情况,重的患者,甚至是可能在稍微一活动的时候也会出现尿失禁。也有些情况下是表现为一着急,出现尿失禁。前者称之为压力性尿失禁,后者称之为急迫性尿失禁,有些人可能会两种情况兼而有之,称之为混合性尿失禁。 尿失禁的发生,往往是和分娩是有关,在分娩的过程中,由于胎儿在下降的过程中,过度压迫盆底的肌肉,造成神经、肌肉的损伤,因此会发生在产后出现尿失禁的情况。有的人会是在产后短期内出现,也有是在产后一段时间出现,往往可能会有合并了子宫的脱垂(子宫在阴道内掉出来,甚至脱到阴道外面)。绝经了以后,随时身体内雌激素的下降,尿失禁的症状往往会出现加重。因此,尿失禁也成为中老年妇女的一个常见问题,流行病学调查显示围绝经期的妇女有30%有尿失禁的情况存在。 随着人均寿命的延长,以及对生活质量的提高,对这个问题应该加以正确的认识,并及时到医院就诊。 而面对尿失禁,目前已经是有些办法来解决这个问题了。 在就诊以后,医生可能会需要患者来填写一个膀胱日记,记录每天的饮水、排尿量、失禁的情况,以便帮助医生了解失禁的严重程度。就诊前完成一个一周的排尿日记有助于医生了解病情。 尿常规检查有助于了解患者的泌尿系有无感染或者血尿的情况。个别患者可能还需要进行肾功能的检测。 一个针对尿失禁的特殊检查一个叫尿动力学的检查,了解是否合并有内括约肌功能障碍和神经方面的问题。 治疗而言,需要区别尿失禁的程度、生育要求和年龄。 对于每一个患者都适用于排尿管理、膀胱训练和盆底肌锻炼。 排尿管理是指对液体摄入进行适当的管理,定期饮水,少量多次饮水,避免一次大量饮水,在夜间上床前4个小时避免饮水。 在饮食上要注意避免一些刺激性的食品,比如咖啡因、苏打水、酒精、辛辣酸性食品、甜品添加剂等,这些均会刺激膀胱引起膀胱的刺激症状。 膀胱训练,就是要通过行为训练,延长排尿的时间间隔。通常情况下是由定期45分钟排尿开始,逐渐延长排尿的时间间隔。在憋尿的过程中,如果出现有排尿的欲望,通过盆底肌的收缩,以及想象急迫症状的消退来抑制排尿。一般情况下,通过2周的训练后,延长排尿间隔15-30分钟,直至达到白天每3-4小时排尿一次,夜间排尿一次的目的。 局部雌激素治疗适用于绝经后的患者,绝经后随着雌激素水平的下降,生殖道粘膜出现有萎缩症状,在阴道内适量局部使用雌激素软膏有助于改善尿失禁症状。 盆底肌锻炼,或者又称之为Kegal训练,适用于任何程度的尿失禁患者,Kegal训练可以通过在解小便的过程中突然憋住小便,过程中感受的肌肉收缩就是盆底肌。盆底肌训练可以每日锻炼10-15分钟。盆底肌锻炼不仅可以缓解尿失禁的程度,而且有助于女性改善性功能。 激光治疗是近些年发展起来的一种无创治疗新技术,它是采用YAG激光,对阴道前壁、尿道和膀胱前壁产生热作用,刺激组织内的胶原纤维受热收缩重塑,起到收缩的作用,从而增加阴道对尿道的支撑作,改善膀胱的支撑力,可以改善尿失禁和脱垂的症状,对于轻度和中度的尿失禁治疗上,激光治疗可以避免手术治疗,这样的治疗通常是无创的,相比收到的出血、副损伤等副作用,会安全得多。 手术适用于已经完成生育的中重度压力性尿失禁患者,手术方式有多种,目前金标准的手术是叫TOT/TVT的手术来完成的,手术中要把一根大概宽约1cm左右的吊带,从尿道的下方放进去,拉紧了以后抬高的尿道角度,来达到治疗尿失禁的目的。当然,目前手术不是100%的成功,术后有50%左右的人可以达到完全治愈,而另外30%可以到达缓解,但是仍然有10-20%左右的患者不会得到改善,还需要需要进一步考虑别的方案(譬如尿道内括约肌硅胶注射、再次吊带手术等)。 手术适用于已经完成生育的中重度压力性尿失禁患者,手术方式有多种,目前金标准的手术是叫TOT/TVT的手术来完成的,手术中要把一根大概宽约1cm左右的吊带,从尿道的下方放进去,拉紧了以后抬高的尿道角度,来达到治疗尿失禁的目的。当然,目前手术不是100%的成功,术后有50%左右的人可以达到完全治愈,而另外30%可以到达缓解,但是仍然有10-20%左右的患者不会得到改善,还需要需要进一步考虑别的方案(譬如尿道内括约肌硅胶注射、再次吊带手术等)。 对于复杂的合并有子宫脱垂的情况,如果是重度,往往会在手术过程中同时选择做子宫脱垂的纠正和尿失禁的治疗。具体情况需要在门诊检查评估以后才可以决定治疗方案。
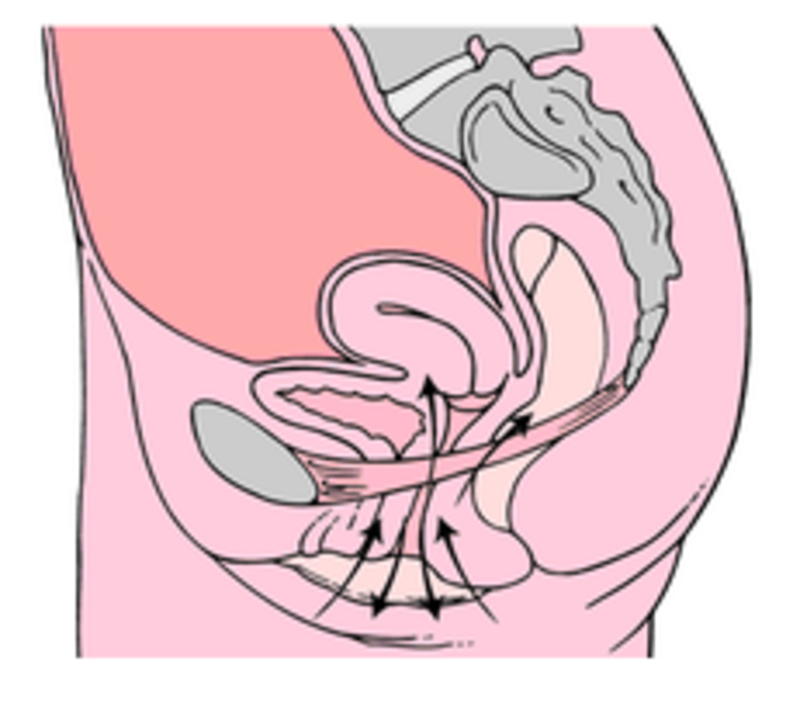 苏丽 主任医师 大庆龙南医院 妇产科2318人已读
苏丽 主任医师 大庆龙南医院 妇产科2318人已读 - 就诊指南 “笑尿了”其实是种病,得治
现在我们总是用“笑尿了”来形容搞笑的事,其实生活中真有人在大笑的时候会止不住尿出来,并且大多数是女性。当然有这种情况出现的女性要当心了,因为“笑尿了”其实就是一种病,被称之为“尿失禁”,是盆底疾病的常见症状之一。 尿失禁不仅表现在大笑、咳嗽以及打喷嚏之后,有些小便控制不住的尿出来。还会表现出尿频、尿急、尿不尽等,简直是分分钟能制造大写粗体的尴尬。还有写患者会有一些直观的感受,那就是发现阴道口有不明物体膨出来,看起来像个球,其实叫做阴道膨出。那是什么导致这些情况出现呢? 1、盆底组织松弛 人的骨盆底下是有一些肌肉支持着的,包括肛提肌及阴道括约肌等,可以产生向上对抗腹腔内压力的作用。当这些支持作用减弱时,向下的压力失去对抗,最终导致尿道开放,尿液漏出。 大多数情况下类似“笑尿了”的情况出现,都是因为盆底组织松弛。而盆底组织松弛主要是怀孕、产后或是绝经后雌激素水平的降低致使。 2、先天发育异常 还有不到10%的患者,是先天的尿道内括约肌障碍,这也会导致漏尿。 从这两个原因就可以看出,容易出现“笑尿了”的并非是那些真正笑点低的,而是以下几类: 1.腹腔内压力大的人 腹腔内压力增大应该说是“笑尿”事件的神助攻,所以往往那些体形较为肥胖、慢性阻塞性肺疾病、长期便秘的人容易出现尿失禁的情况。 2.多孕多产、自然分娩的妇女 而那些多孕多产,自然分娩的女性患者,要是在产后没有完全恢复就去从事体力劳动的话,盆底组织也容易松弛,进而出现“笑尿了”的情况。 3.绝经后的女性更常见 其实,不单单是子宫、阴道这些负责生殖的器官,会受雌激素影响,作为子宫的左邻右舍,控制排尿的泌尿系统同样有大量的雌激素受体。 这就使得女性绝经之后,由于雌激素降低,雌激素相关的胶原合成改变,尿道血管分布、骨骼肌体积同时减少,泌尿生殖道萎缩,引起静息状态下尿道压力下降,且低于膀胱内压力,最终发生漏尿的情况。 要知道尿失禁一直被称为社交癌,所以谁都不想这种事情发生在自己身上,那有什么方法可以预防尿失禁呢? 1.产后先别急着“动” 产后需多卧床静养是有道理的,不过也不是说躺着一动不动,也需要尽量避免重体力劳动,给盆底组织以充分恢复时间。想要做家务,最好是一个月后从一些轻微的事务开始吧。 2.远离烟草,远离呼吸道疾病 咳嗽也会导致腹腔压力持续性的增加,进而会加大尿失禁出现的可能。而吸烟会引发慢性呼吸道疾病,长期吸烟就容易出现慢性咳嗽。并且吸烟也会诱发抗雌激素作用而降低胶原合成,盆底支撑能力下降。所以预防尿失禁,需要远离烟草。 3.胖妹子们,动一动 研究表明,肥胖是可能引发各种尿失禁。腹腔内压力与体重同步增加,最终超过尿道关闭压力而导致尿失禁。 不是说要瘦到什么程度,只是最好是瘦一点,这样对于预防张力性尿失禁是有明显好处的。所以,胖妹子们赶快动一动,把自己的体重控制在合理范围吧。 4.凯格尔运动,约起来! 相信不少女性听说过凯格尔运动,不是产后需要,在孕前就可以开始运作起来,这样锻炼盆底肌肉,做到防范于未然,抽空做做,可以有效预防尿失禁的出现。 其实如果你已经出现“笑尿了”这种情况,最好是及时来医院
苏丽 主任医师 大庆龙南医院 妇产科3392人已读 - 诊后必读 随访
您好,经过治疗您的疾病好些了吗?需要我的帮助吗?您的反馈对我很重要。患者往往是医生的老师,你的反馈信息有助于医生临床水平的提高,同时有助于你疾病的康复。谢谢您的信任!
苏丽 主任医师 大庆龙南医院 妇产科1167人已读 - 医学科普 生育二胎,你的卵巢“老”了么?
近日“喜大普奔”的事情莫过于十四届五中全会推出的全面放开“二胎”政策,至此,“二胎时代”终于来临。消息一出来,生殖科门诊就有不少40岁以上的夫妇前来咨询能否再生育的问题。 我们知道,卵巢是产生卵子的生殖内分泌器官,是“卵子”的仓库。至女性初潮时,卵巢中卵泡的数量将达30-50万个,每个月将会有一批卵泡发育,其中只有一个优势卵泡可以完全成熟并排除卵子,其余的将自行退化,女性的一生,真正只有400-500个卵泡发育成熟并排出。 也就是说,随着年龄的增长,“库存”少了或“仓库”小了,女性的生育能力就会逐渐下降了,特别是到了35岁以后,生育能力减退的速度更是明显加快,到了40岁以后就呈直线下降了。 那么,如何才能评估自己的卵巢是否还有生育二胎的条件呢? 你的卵巢“老”了么? 1.妇科超声 (阴道超声是首选) 由于腹部超声需要在憋尿的情况下进行,对卵巢内的小卵泡分辨率有限,故评估卵巢时,还是首选阴道超声。而对于无性生活的女性(如青春期多囊卵巢综合征患者),则可以选择肛门超声。评估卵巢功能时,在月经周期的任何时期均可以行阴超,但最能准确反映卵巢“库存”的是在月经来潮的第三天左右。 在B超下,我们可以看到卵巢里有很多的小卵泡,这些小卵泡就是卵子住的“小小房子”,在医学上称之为“窦卵泡”,窦卵泡的多少能很好地反映出“库存”的量。但又由于超声有一定的主观性及经验性,再加上不同医生的技术可能会存在一定的差异,因此,有时评估的结果也会存在有一些差异。 2.基础性激素检测(即常说的性激素五项或六项) 和女性的“大姨妈”一样,性激素也是呈周期性变化的,不同的时间,检测性激素的意义是不同的,用来评估卵巢“年龄”的话,我们一般选择在在月经的第2-5天来检测。而对于月经稀发或已经闭经3-6个月、B超提示卵泡小于1cm者,则可直接检测。 性激素五项或六项,顾名思义,就是含有5种或6种激素,分别为促卵泡激素(FSH)、黄体生成素(LH)、雌激素(E2)、孕激素(P)、雄激素(T)、泌乳素(PRL),而能反应卵巢年龄的是前面三项,其他几项则是反映女性体内的其他内分泌状况,但对于不孕或者备孕女性来说,通常一起检测这几种激素情况。 当FSH>40 IU/L,提示卵巢功能已衰竭,“仓库”已基本上变成一个没有容纳空间的实体小房子,即已经几乎没有库存量了;当FSH>10 IU/L或FSH/LH>2-3.6,往往提示卵巢储备功能减退;或者这两项正常,而E2> 80pg/ml,则提示卵巢已开始进入早期衰退阶段。出现这几种情况的女性朋友们应该高度重视起来,需要联合其他几项检测指标来共同评估下卵巢功能。 若已确诊卵巢储备功能减退,一般建议尽早怀孕,不孕者应积极进行相关干预,必要时可进行辅助生育治疗。对于高龄及卵巢储备功能减退的女性可以直接进行“试管婴儿”助孕治疗。 当LH/FSH>2-3时,可能是多囊卵巢,虽然这种情况往往提示卵巢内“库存量”大,但却有另一方面的困扰,即会出现月经稀发,经常无正常排卵,进而导致不孕,对于这类女性,也应该到生殖中心就诊,以全面评估内分泌状态,进行生育指导。“多囊卵巢”的患者中(可能合并其他因素),最终需要“试管婴儿”助孕的约占8-10%左右。 3.抗苗勒氏管激素(AMH) 抗苗勒氏管激素的发现,有如人类发现了新大陆一样,让生殖界乃至妇产科界的医生都兴奋不已,因为这个激素能更灵敏及更准确地反应卵巢的储备功能。近年来,国内许多中心也有陆续开展该项激素的检查。AMH可以在FSH、E2及B超检查尚未发生变化时就反映出开始衰退的卵巢功能,而且其检测时机比较方便,在月经周期的任何时候均可检测。 AMH通常具有年龄阶段性,不同年龄阶段,参考值也会有所不同,一般来说,18-29岁AMH的参考值为2.0-2.5ng/ml;29-37岁约为2.0ng/ml左右 ,>37岁会更低,绝经后将检测不到AMH。目前,国内外研究表明,AMH11.8ng/ml,则可能与多囊卵巢有关。
苏丽 主任医师 大庆龙南医院 妇产科880人已读





